費用対効果を重視しない出来高払い、専門医研修なしで診療可能な制度などが背景に
2015年04月07日
日本の医療をめぐる課題として、医師不足、医師の診療科間での偏在、地域における偏在、地域医療の崩壊や高齢化に伴う医療や介護費の増加などが指摘されてきました。けれども、今後の超高齢化を迎える日本の医療福祉政策を考える上で、重要な論点の一つは、日本の医療現場における過剰医療の実態とそれに伴う医療介護費の増加だと私は思っています。
日本では過剰医療が国民の健康を損ね、国と地方の財政に過大な負担をもたらしてきたといえるのではないでしょうか。過剰医療を防ぐためには、医療保険制度、医療の提供体制、医学教育そして、我々国民の医療に対する考え方を改めることも大切です。
過剰医療の例は枚挙にいとまがありません。
高齢者では、糖尿病、高血圧症、脂質異常症、白内障、腰痛など複数の疾患をもつ事が多く、軽い疾患でも、医療機関にかかり、それぞれの疾患に対して薬が処方され、毎日10種類以上の薬を服用している高齢者は珍しくありません。
 多数の薬が処方されることも=イメージ
多数の薬が処方されることも=イメージ例えば、ある60代後半の女性が、関節痛、下腿浮腫、倦怠感などで病院を受診したところ、10年間にわたり別の医療機関から、降圧薬を利尿薬の他に3種類、糖尿病治療剤を4種類、脂質調整剤、尿酸降下薬、鉄剤、そして脳梗塞予防のために抗血栓症薬を処方されていたことがわかりました。ついた診断名は「薬剤性腎障害」、治療は「不必要な内服薬を全て中止する」ことでした。
薬を減らすことで体調は回復しましたが、このまま投薬を続けていれば腎臓透析になっていたでしょう。透析になれば本人や家族の身体的、精神的な負担はもちろんの事、年間500~550万円の医療費が発生します。これに障害者年金の給付等が加わり、税金等から合計一人当たり約700万円が使用されます。高額療養費制度があり、医療機関での自己負担の限度額は1万円程度で、本人の金銭的な負担は意外に少ないのですが、国民みんなで税金や保険料として負担していることを忘れてはなりません。
これは特別な例ではありません。筆者が提言者の1人でもあるNIRAの共同提言 (http://www.nira.or.jp/pdf/opinion14.pdf ) のコラムにレセプトデータに基づいた分析 (http://www.nira.or.jp/pdf/file_opinion14_p4.pdf) を紹介しています。
5ページの表を見ると、外来医療費の上位疾患は高血圧症、糖尿病や慢性腎不全、脂質異常症、胃炎等です。医薬品市場の売上金額も、2位がレニン-アンジオテンシン系作用薬(ARB/ACE阻害薬という降圧薬、価格の高いARBが多くを占めていると思われます)、3位糖尿病治療剤、4位抗血栓症薬、5位脂質調整剤及び動脈硬化用剤などが上位です(表を参照)。最近は糖尿病治療剤と抗血栓症薬が急激に伸びています。
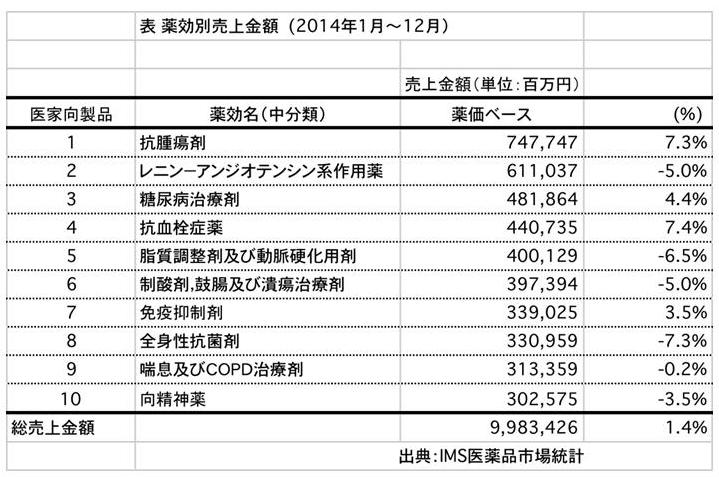 注)4位:抗血栓症薬は、脳血管障害における心房細動の管理等に処方、6位:制酸剤は、胃薬のこと。多くの薬を服用する場合、胃を守るために処方、7位:免疫抑制剤は、ステロイド剤などで、関節リウマチなどの膠原病やアトピー性皮膚炎にも処方、8位:全身性抗菌剤は、抗生物質などで、日本では風邪にも多く処方、9位:喘息及びCOPD治療薬、風邪でも多く処方することがある
注)4位:抗血栓症薬は、脳血管障害における心房細動の管理等に処方、6位:制酸剤は、胃薬のこと。多くの薬を服用する場合、胃を守るために処方、7位:免疫抑制剤は、ステロイド剤などで、関節リウマチなどの膠原病やアトピー性皮膚炎にも処方、8位:全身性抗菌剤は、抗生物質などで、日本では風邪にも多く処方、9位:喘息及びCOPD治療薬、風邪でも多く処方することがある
日本では外来回数が多く、それぞれに投薬や検査を重複して受けている人が多いにも関わらず、高血圧症、糖尿病、脂質異常症などが適切に管理されない場合が多いのです。脳卒中、心筋梗塞の発症・再発、心不全・呼吸不全(COPD等)の増悪で入院することになり、
有料会員の方はログインページに進み、朝日新聞デジタルのIDとパスワードでログインしてください
一部の記事は有料会員以外の方もログインせずに全文を閲覧できます。
ご利用方法はアーカイブトップでご確認ください
朝日新聞デジタルの言論サイトRe:Ron(リロン)もご覧ください