国際感染症センター医師、石金正裕氏に「今やるべきこと」を聞く
2023年04月21日
2022年5月、これまでに流行がみられなかった複数の国で、サル痘(monkeypox)の患者が相次いで報告された。その後、患者数は世界的には減少傾向にある一方、なぜか日本では2023年に入ってから増えている。その理由は何か、どんな対策が必要なのか。『サル痘診療指針』の制作などに関わった国立国際医療研究センター病院国際感染症センター医師、石金正裕氏に取材した。
石金正裕(いしかね・まさひろ)
国立国際医療研究センター国際感染症センター医師/総合感染症科医師
佐賀大学医学部卒業。沖縄県立北部病院初期臨床研修・後期研修、国立国際医療研究センターACCフェロー、国立感染症研究所実地疫学専門家養成コース修了。日本内科学会認定内科医、総合内科専門医・指導医、日本感染症学会専門医・指導医、インフェクションコントロールドクター、日本エイズ学会認定認定医
サル痘はリスやネズミといった齧歯(げっし)類が保有しているサル痘ウイルスによるウイルス感染症だ。研究用に飼育していたカニクイザルから最初に見つかったウイルスだったことから、この名が付いたという(なお、ネガティブな印象を受ける病名から実際に感染者への差別などが報告されたため、WHO/世界保健機関は「Mpox」といった病名を使うよう促している)。
 サル痘の名称変更などについて議論する厚生労働省の感染症部会の委員ら=2023年2月17日、東京都港区
サル痘の名称変更などについて議論する厚生労働省の感染症部会の委員ら=2023年2月17日、東京都港区症状は発熱や水ぶくれなどだ。このウイルスは接触感染、つまりウイルスを保有する動物、あるいは感染したヒトの皮膚や体液、血液を介して感染する。長時間にわたってウイルスを含む飛沫を浴びたり、ウイルスが付着した寝具などに触れたりしても感染することが、海外から報告されている。
一方で、空気感染させた動物実験の報告があるものの、実際に空気感染を起こしたヒトの事例は確認されていない。
このサル痘が、ザイール(現在のコンゴ民主共和国)でヒトへの感染が初めて確認されたのは1970年のこと。その後、中央アフリカから西アフリカにかけて、感染が繰り返し発生していた。一方で、それ以外の地域で感染が確認されたのは、ほとんどが流行地への渡航歴があるケースか、輸入動物を原因とするケースで、今回のように感染が広がることはなかった。
日本でも国内で集計が始まった2003年以降、サル痘患者の報告はなかった。「感染された動物が日本に輸入された事例はありましたが、幸いにも動物から人にはうつりませんでした」と石金氏は言う。
今回の流行では、2022年7月21日にWHOが「サル痘の流行を国際的に懸念される公衆衛生上の緊急事態(PHEIC:Public health emergency of international concern)に該当する」とした。しかし、2023年3月24日時点で世界では8万6000人以上の報告があるものの、2022年8月あたりをピークに減少傾向にある。
こうした世界の傾向とは異なるのが日本だ。
2022年7月に1例目が確認された後、散発的に患者が報告されていたが、今年3月に入って患者が増えていることがわかった。4月13日時点で確認されている患者数は109人。
ちなみに、感染症法ではサル痘はA型・E型肝炎、狂犬病やジカウイルス感染症などと同じ4類感染症に位置付けられ、感染した患者を診た医師は保健所に届け出る必要がある。
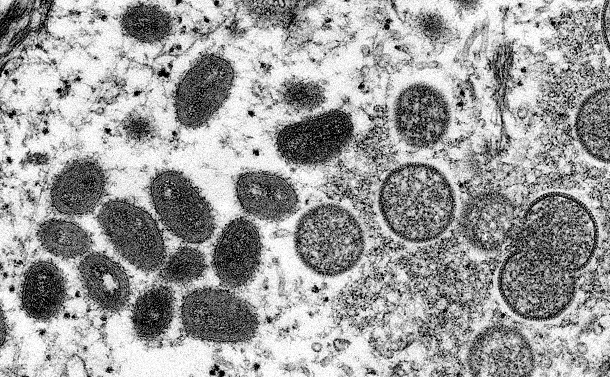 サル痘ウイルスの電子顕微鏡画像=米疾病対策センター(CDC)提供
サル痘ウイルスの電子顕微鏡画像=米疾病対策センター(CDC)提供そもそも、2022年の海外での流行はなぜ起こったのか。石金氏はこう話す。
「正直に言って、公開されている情報だけではわかりません。ただ、人と人との接触で感染するので、何らかの理由でそういう機会が増えたのではないかと考えられます。コロナ禍だったので、この時期の行動制限との関連が気にかかるところですが、誰も明確な答えを持っていないと思います」
海外からは6~7割が性的な接触で感染していることや、男性同士で性交渉を行う人に感染事例が多いことが報告されている。これらのことから、こうしたコミュニティにいる人たちがハイリスクとされている。
日本の増加については、「日本の事例は公開されていないのでわかりませんが、やはり人と人との接触が増えたことが理由の一つだと思います」と石金氏。
では、サル痘にかかるとどんな症状が出るのだろうか。
6~13日の潜伏期を経て、発熱(38.5℃以上)、頭痛、リンパ節の腫れ、皮膚症状などが表れる。多くは2~4週間で回復するが、なかには重症化や死亡する例もある。病気や治療で免疫が低下している人や子どもは重症化しやすく、死亡率はサル痘ウイルスのタイプによっても異なるが、1~10%だという。
治療は、日本では特異的な治療薬はなく、痛み止めや解熱薬などによる対症療法が行われる。
「欧米では天然痘の治療に使われている抗ウイルス薬のテコビリマットが処方されています。日本ではまだ承認されておらず、一部の患者さんに対して、安全性と有効性を評価する特定臨床研究の枠組みのなかで投与しています」(石金氏)
欧米で患者が減少傾向にあることについて石金氏は、「感染予防の啓発活動であったり、ワクチン接種であったり、地道な努力があったためではないか」と考えている。
先に述べたように、サル痘は接触感染なので、ウイルスに触れなければ感染しない。対策については後述するが、リスクのある接触機会を持つ人が対策をとることで感染の広がりを防いだのではないかという。
もう一つ、ワクチン接種については、天然痘ワクチンが感染・重症化を予防するとし、WHOは天然痘のワクチンであるLC16ワクチンを推奨している。日本ではサル痘の感染者に濃厚接触した人に対してワクチンを接種し、安全性や有効性を評価する臨床研究を始めているところだ。
「今後、わが国でサル痘の患者さんが増え続けるかどうかはわかりません。しかし、感染の広がりのスピードを緩めるための努力はしていく必要があります」と石金氏。
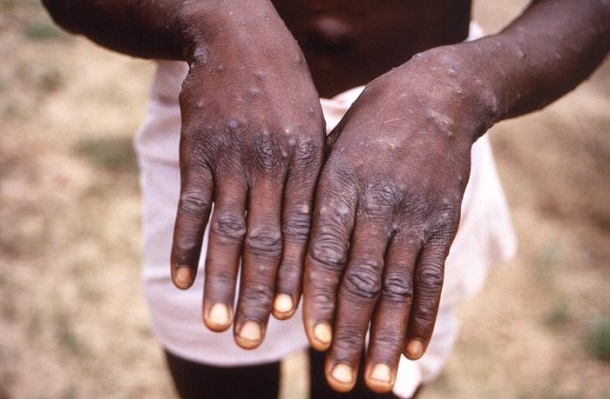 1997年にアフリカで確認されたサル痘患者の手の様子=米疾病対策センター(CDC)提供
1997年にアフリカで確認されたサル痘患者の手の様子=米疾病対策センター(CDC)提供では、我々はどうしていけばいいのか、注意すべきことなどを聞いた。
まず、例えば、男性同士で性交渉を行う人などハイリスク群と考えられる人に対しては、まずは感染予防対策として、性的接触時のコンドームの装着を呼びかける。
「コンドームで感染を完全に予防することはできませんが、ほかの性感染症の予防にもなります。サル痘に限らず広く感染対策を行っていくことが大切です」(石金氏)
その上で、もしサル痘が疑われるような発熱や皮疹などが出たら、そのまま放置せず、医療機関に電話などで相談を。相談先は感染症に詳しい医療機関の方が望ましいという。事前に連絡したほうがいい理由は、新型コロナウイルス感染症と同様で、受診先での感染を予防するためだ。あらかじめわかっていれば、感染対策を講じた上で診療ができる。
一方、ハイリスク群ではない人たちに必要なのは、患者や病気に対する偏見を持たないことだと石金氏は言う。
「サル痘は“リスクの高低はあるけれども、誰にでもかかる可能性のある感染症”です。実際、女性やお子さんにも感染が確認されています。偏見が強まれば、受診したくてもできない人が出てきてしまい、その結果、感染が広がるおそれもあります。正しい理解が感染予防につながるのです」
最後に国際感染症センターが公開している、サル痘にかかったときの対処法を示しておく。これらのサル痘の啓発資料は、国立国際医療研究センターも参加している「感染症コミュニケーション円卓会議(※)」で制作したものである。これはアメリカCDC(疾病対策センター)のサイトで紹介されているものを、同センターの了承を得たうえで翻訳し、日本になじむように一部改変したものになる。いざとなったときに役立てていただきたい。
セルフケア
他の人への感染を防ぐために
あなたが接触者へ知らせるときに困ったら
※感染症コミュニケーション円卓会議は、コミュニティの代表、医療・研究機関、行政が、感染症についての情報発信などについて検討、実施する任意の団体
参加団体・機関:akta、ぷれいす東京、MASH大阪、国立感染症研究所、国立国際医療研究センター、厚生労働省、東京都
有料会員の方はログインページに進み、デジタル版のIDとパスワードでログインしてください
一部の記事は有料会員以外の方もログインせずに全文を閲覧できます。
ご利用方法はアーカイブトップでご確認ください
朝日新聞社の言論サイトRe:Ron(リロン)もご覧ください