朝日ニュースター
2011年05月13日
==============================================
朝日グループのジャーナリズムTV「朝日ニュースター」は、通信衛星などを利用して24時間放送しているテレビチャンネルで、ケーブルテレビ局やスカパー!などを通じて有料視聴することができます。4月から始まった新番組「科学朝日」は、高橋真理子・朝日新聞編集委員がレギュラー出演する科学トーク番組です。WEBRONZAでは、番組内容をスペシャル記事としてテキスト化してお届けします。
====================================================================
 野田起一郎さん
野田起一郎さん高橋:こんばんは。科学の最先端にひたる「科学朝日」。朝日新聞が展開するWEB言論空間、「WEBRONZA(ウェブロンザ)」と連動してお送りします。
今回のテーマは女性はもちろん、男性にも、大切な女性を守るために知っておいてもらいたい病気についてです。テーマは「子宮頸がんは予防できる」です。
予防ワクチンが開発され日本でも承認されたことで、子宮頸がん予防に対する関心が高まってきました。本日は、子宮頸がんはどんな病気なのか、ワクチンの効果はどのように考えればいいのか、日本の検診の問題点は何かといった点について、この分野の第一人者にお話を伺います。ゲストは、日本婦人科腫瘍学会の創始者の1人であり、近畿大学の前学長、野田起一郎(のだ・きいちろう)さんです。どうぞよろしくお願い致します。
野田:こんばんは、どうぞよろしく。
高橋:野田さんは、「子宮頸がん征圧(をめざす)専門家会議」の議長でもいらっしゃるんですね。
野田:そうなんですけど、2年半ぐらい前の時点では、もう子宮頸がんは確実に予防できるということは、学問的にあるいは理論的に確立された状況だったんです。しかし、それをどうやって実施に移したらいいか、なかなかそれが、戦略がなかなか立てられなかったんですね。それで、その理論を実際に移すためには、どういう戦略をもってやればいいかというようなことを皆さんで相談しましょうよということでつくったのが、専門家会議なんです。
だから、婦人科の専門医はもちろんですけれども、あるいは内科。内科を訪れることも多いもんですから、内科であるとか小児科であるとかの先生方。あるいは看護師さんだとか保健師さんだとか、あるいは患者さんの団体であるとか、あるいは、細胞診の専門医であるとか細胞検査士であるとか。そういう人の代表的な方々にちょっとお集まりいただいて、そしてこの理論を実際に移すためにはどういう戦略を打ち立てればいいかということを相談しましょうということでつくったのがこの専門家会議なんですね。ちょうど2年半前につくって、これまで、私の立場で言えば、かなり活発に活動してきたつもりなんですけれどね。
高橋:そのご活動が実って、日本でも予防ワクチンが承認されたということになるわけですね。
野田:そうですね。ずいぶん諸外国に比べれば遅いんですが。100ヵ国ぐらいが既に承認された時点で、日本もやっと承認されたということですが、多少は役立ったかもしれません。
高橋:はい。それではCMを挟んで、子宮頸がんについて野田に伺って参ります。いったんコマーシャルです。
(CM)
高橋:「科学朝日」。本日のゲストはこの方、近畿大学前学長の野田起一郎さんです。あらためて、よろしくお願い致します。
野田:よろしくどうぞ。
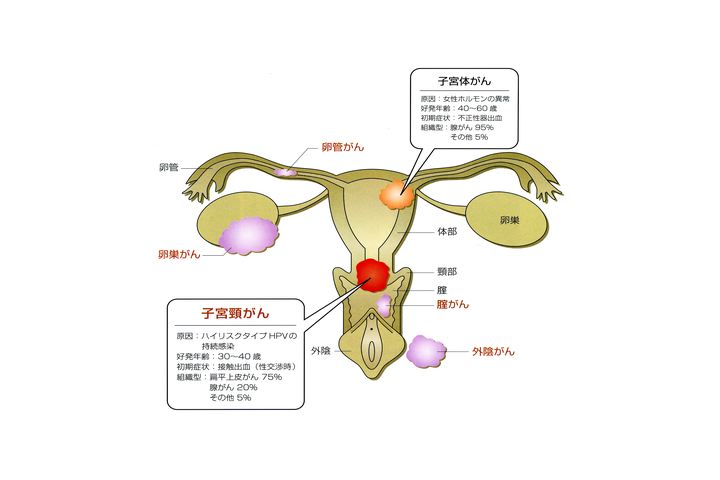
高橋:それでは、まずはですね、子宮がんの基礎知識から始めたいと思います。子宮の図が出てきましたですね。「子宮がん」といっても、2つのタイプに分かれるんですね。
野田:そうですね。「子宮がん」というがんはないんでして(笑い)。
高橋:はい。
野田:子宮にできるがんが、この子宮体部(しきゅうたいぶ)、赤ちゃんを育てる場所ですね。子宮体部にできるがんと、それから、子宮頸部にできるがんの2つですね。日本では、「子宮がん」と一口に言ってしまうんですが、外国ではこれ、決して同じ名前で呼ばないです。
高橋:そうなんですか。
野田:こちらが「子宮がん」で、こちらは「頸がん」なんです。そういう呼び方をするんですね。これは「ユーテライン・キャンサー(Uterine Cancer)」、子宮キャンサーというのがここのがんの名前で、ここは「サービカル・キャンサー(Cervical Cancer)」って、「子宮」という名前が付いてないんです(笑い)。そういう区分けの仕方をしてるんですね。
それで、ここに掲げてあるのは婦人科のがんが網羅されてるんですけど、子宮の頸部がん、体がん、それから卵巣がん、あるいは膣がん、外陰がんというようなものが網羅されてますよね。だけどここでは、頸がんのお話をするわけですが、一応ここで、体がんというのはどんなもんかというお話をしておきますと、こういう場所にできるわけですが、原因は女性ホルモンの異常でできるんですけど、これに1型と2型とありましてね、1型っていうのは、まだ月経のある時期の若い人にできるのが1型で、2型というのは、あの。
高橋:閉経した後にできる。
野田:閉経した後にできる。で、その2型の方が多いんです。だから、体がんというのは比較的、お年寄りの病気と考えていいんですね。そして、初期症状で不正性器出血があるので、不正性器出血があってから見つけても十分に助かるんです。もちろん子宮は取らなきゃなりませんが、
高橋:命は助かる。
野田:命は助かるんですね。そういう形のタイプのがんが子宮体がんで、子宮頸がんに話を移しますとね、子宮頸部というのは、ちょうど膣からの行き止まりの場所で。
高橋:入口の部分ですね。
野田:入口、子宮の入口ですね。
で、この頸がんというのはどういう原因でできてくるかっていいますと、「ハイリスクタイプのHPV」とここに書いてありますが、「HPV」というのは、「ヒューマン・パピローマウイルス(human papilloma virus)」ですね。ヒトのパピローマウイルス。
で、その、ヒトのパピローマウイルスというのは、だいたい普通の女性。性生活をもった普通の女性の80%は一生のうち必ずかかるというぐらい、ありふれた感染なんです。
高橋:はい。
野田:だけども、そのHPVには100種類ぐらいありましてね、その100種類のうちの13か14ぐらいのところが、ここでいう「ハイリスクタイプ」と。ハイリスクっていうのは高危険。危険、危険を。
高橋:がんを起こす危険性が高いウイルスということですね。
野田:高いっていう。ええ、そういうことです。
高橋:それが13種類ぐらいあると。
野田:そうですね。だけども、だいたいは一度感染しても、ほとんどの場合、消えていくんですよ、自然に。だけれども、ある種の人は「持続感染」といって、それが消えないで長く感染が持続する。
高橋:その「ある種の人」というのは、どういう人かは分かるんですか?
野田:分からない。
高橋:分からないんですね(笑い)。
野田:いや、はっきりは分からないんですけど、やっぱりこれは免疫の力だろうと。免疫を、それを排除する免疫の力を持ってる人と、免疫能を持っていない人との違いではないかといわれてんですね。
高橋:それは自分では分からないわけですね?
野田:自分では分かりません。分かりません。だから、「私はかからないからいい」っていうのは(笑い)、だめなんですね。
高橋:比較的、若い方がなるんですね。30歳とか。
野田:比較的、若い。体がんに比べれば若いんですよね。そして、初期の症状は、接触したときに出血するという。
しかし初期症状っていってもですね、出血するようになってはやっぱり、がんとしてはある程度、進行してしまっていますので、そうなる前に発見するという手だてが必要なんですね。それについては後でまた詳しくお話ししたいと思いますが。
高橋:はい。これで、子宮体がんと子宮頸がんと、全然違う病気であるというご説明いただきました。で、そのうちの子宮頸がんは、予防ができると。こういうがんであるというお話ですね。
野田:はい。

高橋:予防ができる。なぜかというのを、先生、こういうふうにおまとめいただいてますけれども、まず第一は原因、リスクファクターが分かっていると。リスクファクターというのは、危険因子っていうことですね?
野田:危険因子ですね、はい。
高橋:原因は先ほどの、発がん性のヒトパピローマウイルスといっていいんでしょうか。
野田:そうですね。ヒトパピローマウイルスの感染が原因なんですね。
高橋:で、その危険因子っていうのは。
野田:ヒトパピローマウイルスのなかでも、とくに危険な因子があるとか、それから、いっぺん感染したものが持続して感染しているという状態が、やっぱりハイリスクの。あ、まあ、危険の因子でしょうね。だから、原因につながる高危険因子という意味ですね。
高橋:それが、もう分かっていると、この病気に関しては。
野田:分かっている、はい。
高橋:それから、前がん病変が存在する。これはどういうことでしょうか。
野田:これは、がんになる前に、がんではないけれども少し異常だという細胞が出てくる。そういう細胞組織が出てくるのは、それを「前がん状態」というんですが、普通のがんは、がんになる前に少し形がおかしい組織が出るというのは一般的なんですよ。胃がんでも食道がんでもそういうプロセスはあるんですが、子宮頸部の場合は、機械を入れてちょっと見れば、直接、お医者さんが目で見ることができる。すぐタッチすることのできる場所だから、だから非常にその前がん病変を見つけやすいんですね。
高橋:ああ、はい。
野田:これは、前がん病変っていうのは、がんではないから、そこで簡単な手術でちょっと取ってしまえば、がんに移行しないで済む。だからこれも予防ですよね。がんになることを予防してるわけですよね。
高橋:がんにならないようにできる、ということですね。
それから、有効な検査法が確立している。これ2つ、「細胞診とHPV検査」と書いてありますが、これ、後で詳しくご説明いただいた方がいいですね。とにかく、今の時代は検査法もありますと。
野田:そうです、はい。
高橋:それから、予防ワクチンが登場したと。
野田:はい。
高橋:この4つのポイントで、子宮頸がんというのは予防できる病気になったということですね。

じゃあ、次のスライドで見てます。これがヒトパピローマウイルスですね。こんな、まん丸い形してるんですね(笑い)。
野田:そうですねえ。なかなか、このパピローマウイルスっていうのは、普通の細菌は培養器の中で培養できますよね。増やして、そしてそれの性格をみたりすることができるけど、このウイルスっていうのはヒトの細胞がないと増えないんで、生きた細胞がないと増えないですね。だからなかなか研究がしにくいんで、こういうのも、やっとこういう写真が撮れたという状況でしてね。
このDNA、ウイルスのゲノムっていうのは、これは周り、殻に囲まれて、この中にウイルスのゲノムというのが入っていて、そしてそれがヒトの細胞の中に入り込む。この子宮頸部でいえば、子宮頸部のこの上皮にちょっと傷がつくと。
上皮の表面にくっついてもなかなか細胞の中へは入らないんですよ。ところが傷がついてると、その下の方の深いところに行くと、細胞の中へ入りやすいんですね。それをこのHPV、「ウイルスの感染」というんですけどね。で、中で細胞の中へ入り込むと、今度は細胞の中でどんどんどんどん増えていくんです。そして、これが外へ、今度また破れて出るというようなことで感染が成り立つし、人にもうつすようになるんですね。
高橋:先ほど、種類が100以上あるっていうことでしたが、みんな形としては、こんなような形なんですか?
野田:だいたいこういう形なんです。パピローマウイルスっていうのはこういう形。
さっきも言いましたけど、HPVというのはヒューマン・パピローマウイルスですけど、これは「ボーバイン(bovine)」。牛のパピローマウイルスとか、動物にもたくさんあるんです。
高橋:それぞれ決まってんですよね。
野田:それぞれ決まっている。
高橋:どのウイルスはどの動物に感染するかっていうのがね。
野田:そう、そうです。ええ。
で、パピローマウイルスっていうの、要するに、皮膚や粘膜にイボを作るウイルスという意味なんです。だから、このHPVに、ヒューマンパピローマウイルスについては、粘膜に感染するというそういう性格を持ったウイルスだということですね。
高橋:で、このうちの一部の高リスク型ががんを引き起こすということですね。これが感染してから、どういう経過をたどるかというプロセスを示したのがこれですかね。
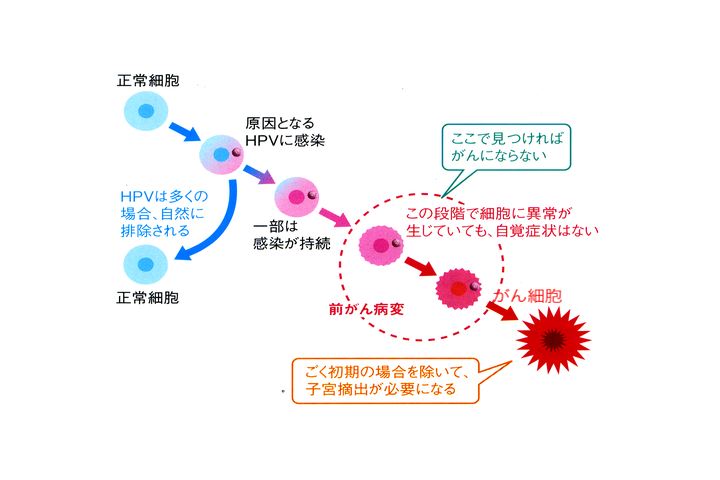
野田:はい。これは、いまの前がん病変の話が、ここが前がん病変なんですが、ここに正常細胞がありますよね。全くなんにも、普通の、病気にかかってない細胞に、HPVというウイルスが。
高橋:入り込んじゃうんですね。
野田:入り込む。細胞の中に入り込んでしまう。表面にくっついているだけなら洗えば落ちるんだけど(笑い)。
高橋:ああ、そういうことなんですね。
野田:こういう、中へ入り込むと、今度はそこでウイルスが増えていく。しかし……。
高橋:ここまでは、でも、8割の女性で起きてることなんですね? 入り込んじゃうことはね。
野田:そういうことなんです。それで自然に排除されると。多くの場合は自然に排除されると。
高橋:大半の人は元に戻るというか、正常に戻る。
野田:それが、やっぱり、普通の人のもっている免疫の力でもって排除されるんだろうというふうにいわれてるわけですね。
ところが一部分が、先ほど言いましたように、持続して感染が続いてるという。これがある程度続くと。この「ある程度」というのは年単位です。年単位で続く、持続するというような状況になると、この前がん病変という、子宮頸部の細胞が、「異型(いけい)」っていいますけど。細胞が正常でない形を呈してくるのを「異型細胞」というんですけど、そういう異型細胞ができた段階を前がん病変っていうんです。この前がん病変っていうのは、こういう状況になっても、また自然になくなることもあるんです。
高橋:ここまで進んでも。
野田:進んでも、消えてしまうこともあるんです。だけどもこっち。ここに行くような、がんの方向に進む場合もあるということですね。
で、先ほど言ったように、ここまで来たんだけど消えてしまうというのは、やっぱり、ウイルスのタイプによる。ウイルスのタイプで、16、18っていうタイプ。100種類以上あるタイプのうちで、16、18というのが。それからその他には33、それから52、58。そういうところが感染すると、こっちへ行きやすいですね。
逆にいうと、そういうタイプのものは、持続感染からここへ来て、ここで消えにくいのが16、18。要するに、高リスクの、ハイリスクのウイルスであると。ハイリスクのタイプのウイルスの感染が起こると、こちらへ行きやすいということですね。
高橋:こういうプロセスが分かってきたっていうのは、いつ頃なんですか?
野田:これは、今から50年前から。それから、40年前ぐらいにかけての10年間ぐらいが、こういう。
高橋:1960年代ってことですか?
野田:1960年代で。1960年から70年ぐらいにかけて、もう私もこれ一生懸命、仕事をしました。
高橋:研究されたわけですか。
野田:ええ。そしてそれのいろいろなペーパーを出していますけどね、こういうルートが、「あ、そうだ」というふうに皆さんにコンセンサスを得られるようになったのは、いまから、やっぱり30年から、ぐらい前。
高橋:80年代に入ってから。
野田:80年代に入ってからでしょうね、ええ。
高橋:その前っていうのはなんですか。その、ウイルスががんの原因なんてことはない。
野田:それはもう全然、考えられませんでした。
だから、私がこれらの研究をした頃は、先ほど言った異型の細胞が出てくるようなそういう上皮の患者さんを、3ヵ月とか半年おきにずっと追跡していくんです。そして、がんに移行するか、あるいは消えてしまうか。
高橋:自然に治っちゃうか。
野田:治っちゃう。それを何百例という、そういう患者さんを追跡したんですね。その結果、これはこういうルートなんだってことが分かったんですね。分かってからは、もう、そういう患者さんを追跡するってのは、これは倫理的にもおかしいですからね。いまやもうそういう仕事は、当たり前のこととしてやられなくなった。
高橋:そうするとその前がん病変の段階で、たとえば、その組織を取ってウイルスの型を調べるってことができるんですか?
野田:できますよ。でも、私がやった当時は、ウイルスという概念が全くなかった段階ですから。
高橋:ああ、はい。
野田:いまはもう、組織を取らなくても、そこの細胞を取って調べればウイルスの型が分かります。
高橋:どの型のウイルスに感染してるかが分かるわけですね。
野田:分かります、分かります。
高橋:そうするともう、原因がウイルスだとはっきりした段階から、その予防ワクチンの開発という研究が始まるわけですよね。
野田:そうです。
高橋:ワクチン。ウイルスが原因なら、ウイルスに感染しないようにすればよいと、そういうことですね。
野田:そうです。
高橋:それで生まれたのがこの、HPVワクチンというものなんですが、次のスライドは出ますでしょうか。
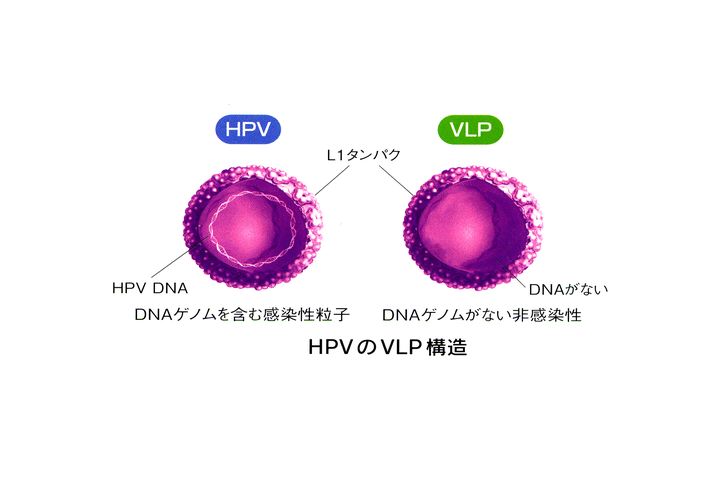
これですね。これ、なんか似たようなの2つ並んでますけども、先生(笑い)。
野田:似てるんですね(笑い)。
高橋:はい。左側がワクチン、じゃなくてウイルスそのものですね。
野田:ウイルス、ええ。
高橋:それで、右側がワクチン。
野田:ワクチンっていうか、ワクチンの元になるやつですね。この子宮頸がんの組織の中にHPV16、18のウイルスがいるよということを、世界で初めて発見したのは1983年なんです。それは、ドイツ人の学者がこれを発見して。
高橋:ノーベル賞を受けられた。
野田:ノーベル賞を受けたツア・ハウゼンという人なんですがね。その人はウイルスを発見したけれども、ワクチンを作るという仕事はその人はしなかったんです。オーストラリアの学者がワクチンを作るという。
これは、ウイルスが原因だということが発見されれば、ワクチンで予防できるはずだというのは、理論的には分かるんですよね。でも実際にやってみると、本当にこれは難しい仕事だったんですね。
高橋:そうなんですか。
野田:ええ。そしてここで、そのオーストラリアの学者が、フレーザーというんですが、その人が成功したのは、ここで。これはHPVの。
高橋:ウイルスですよね。
野田:ウイルスですね。で、先ほど言いましたように殻かぶっていて、中にDNAのゲノムがあるわけですね。で、こちらは、このいちばん外。これ、「L1タンパク」っていうのは、このウイルスのいちばん外を作っている殻のタンパクを取ってきて、そしてDNAを排除してしまって、このタンパクだけを抗原にしてワクチンを作ろうということを考えたんですね。
この「VLP」っていうのは、「Virus like particle(ウイルス・ライク・パーティクル)」。ウイルスに似た粒子という意味なんですよね。だからウイルスではないんです。だから、感染性はないし、増殖する性もない。
高橋:ものとしてはタンパク質なわけですね。タンパク質の小さな粒子。
野田:粒子なんです。で、それを人間に与えると、このウイルスに対する抗体が血液の中に。「中和抗体」っていうんですけど、中和抗体がかなり高レベルで発生。作ることができるということを発見したのが、そのオーストラリアの学者なんですね。
高橋:で、このワクチンが日本でも一昨年に承認されまして、で、去年は補正予算がつきまして、公費負担の仕組みもできました。それで、各自治体で十代の女の子への接種が始まっているところなんですけれども、親御さんのなかには、ワクチンと聞くと、副作用はないのかというご心配をなさる方も多いと思うんですが、その点は先生、いかがなんでしょうか。
野田:その点でね、先ほど言ったこのウイルスライク。ウイルスでないパーティクルを抗原にしたということが、非常に画期的に優れた技術なんですね。というのは、普通のワクチンは生ワクチン。
高橋:弱毒化ということですね。
野田:弱毒化してる。
高橋:弱くしてるだけなんですね(笑い)。
野田:弱くしてる、ええ。したワクチンで、病気をつくらないけど免疫だけはつくれるというような形にまで弱毒化して使ってると。だから、ある特殊な。特殊なっていうか、特定の体質の人なんかは、それで障害が起こるというようなことがありうるわけですよね。
ところが、これはウイルスじゃないんです。感染性もなければ、ウイルスに似てるけど全くウイルスでないわけだから、そういうことは起こりようがないんですね。だから、副作用として起こるとしたら、注射したところが痛いとか(笑い)。そういうようなことだけで、それが感染して何かが起こってくるということはありえないですね。そういう意味では、我々は、非常にこれは使いやすいワクチンだなと思ってますけどね。
高橋:で、もうひとつの心配な点は、十代でワクチンをして、実際にがんが発症するのは30歳とか40歳が多いわけですね。最初のご説明であったように、子宮頸がんっていうのは。そうすると、そんなに長い間、効果が持続するんだろうかと。この点はいかがなんでしょうか。
野田:そうですね。現在いちばん早く。アメリカがいちばん早かったんですが、あとオーストラリアも早かったんですが、いちばん早いワクチンの接種から、現在で8年ぐらいたちましょうか。その8年までの間は、その言った、血中の中和抗体の値が、非常に高い値がそのまま、減衰しないで全くそのまま持続しているということは、実証されているんですね。
ただ、これから先どうなるかということは想定でしかないんだけれども、いままでの流れからいくと、それから中和抗体の性格から、このウイルスの中和抗体の性格からいうと、だいたい20年は減衰しないで続くだろうというふうにいわれているんですね。
しかしその点は、正確な点は実証してみないといけない。だからたとえば、15年たったら少し下がってきたよっていうときには、またもう1回注射をするというようなことが必要になるかもしれないけれども、今のところ、世界的にこのHPVのワクチンの学者は、20年は問題ないでしょうというふうに言っているんですね。
高橋:そうすると、ワクチンは安全性も高いし、効果も高いとみられると、今のところ。
すると、ワクチンさえ打てば、もう子宮頸がんにはかからないんだと。そういうふうに安心される方も多いようにも思うんですが、実は違うんですね、その点は。
野田:そうですね。先ほどもちらっと触れたんだけれども、HPVウイルスにはタイプがあるんですね。そのタイプっていうのは、塩基配列が多少違うという形でタイプに分けていってるわけですけど。で、そのタイプに分けた、そのタイプ分けが極めて重要なんでしてね、16、18というタイプのものは非常にがんになりやすい。
高橋:高リスクなんですね。
野田:そうです。それも、他のウイルスに比べて、非常に速くなる。年数が短い間になる。
高橋:ああ、そうなんですか。
野田:たとえば33なんていうのは、これも発がんにかかわるウイルスなんだけれども、10年、20年ってかかって発がんに至る。ところがこの16、18はもう、かなり速くがんに移行してしまうんですね。非常に発がん率が高くて、しかも速いと。がんにまでの移行年数が短いという特徴があるのが、16、18なんですね。だから、16、18をいま、目の敵にしてるところですけど、16、18が、その……。
高橋:が悪いやつだと。
野田:ええ。女性の感染の中で、いったいどのぐらいの率で16、18があるのかということを。
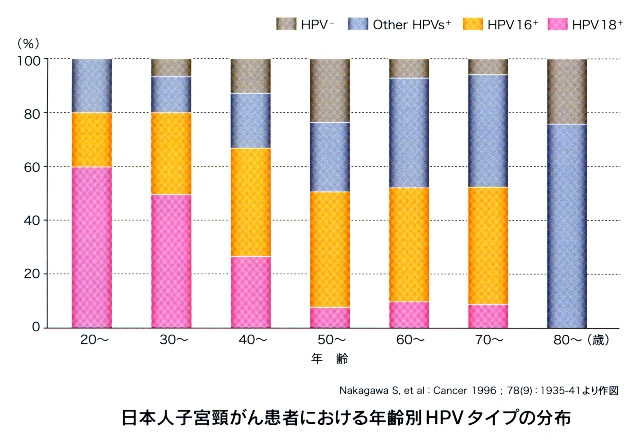
高橋:そのグラフもあるんでしょうか。
野田:ありますか?
高橋:あ、ありましたですね。これは、ピンクが18ですか? で、次の黄色が16ですね。で、20代は、16と18に感染している割合は非常に高くて、30代、40代、50代と年齢が高くなるにつれて、いまおっしゃったその、怖い16と18の感染の割合は減っていく。
野田:そうですね。それからこれは、裏返して見てみると、ほぼ、いろいろなタイプが、同じ時期に感染したとすると、この辺のところは速くがんになってしまうから、この辺が速いんで。
高橋:ああ~、なるほど。
野田:この辺まで来るともう、16、18は勝負がついてしまってるから(笑い)。だからこういう、その他のウイルスしか残らなくなるというわけですよね。
高橋:なるほど。
野田:で、これ、日本人の子宮頸がん患者ですね。日本人、これ、全部を足し算するっていうと、だいたい、16、18は65%ぐらいなんですよね。ヨーロッパ、アメリカからの報告だと、だいたい80%ぐらいが16、18なんですね。だから、日本人は16、18の比率が少し低いんですね。
高橋:ちょっと少ないんですね。
野田:だけれども、この20代なんかだと、80%まで16、18がある。たとえば50代だと、だいたい50%ぐらいまでしかないわけですから。
高橋:そうですね。逆に言うと、16、18以外のウイルスが原因で子宮頸がんになる人も、日本ではこれだけいるっていうことですよね。そうすると、ワクチンは16と18しか防げないので、ワクチンさえ打てばもう子宮頸がんにはならない、と思い込むと、これは間違いであると。
野田:そうですね、ええ。
高橋:そうしたら、どうしたらいいんでしょうか(笑い)。
野田:ですから、16、18以外の人。先ほど言いましたね。日本人でトータルしますと65%だと。
高橋:はい。
野田:そうすると、35%は16、18、無関係にできてくるわけ。
高橋:子宮頸がんになってしまうわけですね。
野田:なってしまうわけですね。
だから、16、18のワクチンを注射して、16、18による頸がんの発生を抑制としたとしても、残りの35%は発生することを否定できないわけ。
だから結局、いままでやってるような細胞診でこれを発見していくっていう。細胞診で前がん病変のときに発見していくという作業は、続けないといけないわけですよね。
高橋:その、検診ですね。細胞診の検診のやり方というのがちょっと、簡単に出ますかね。これはお医者さんに行くわけですね。産婦人科のお医者さんに行って、ああいう器具で組織。組織じゃなくて細胞ですか。
野田:細胞、ええ。
高橋:細胞をちょっとだけ取って、スライドガラスにつけて検査してもらうと。
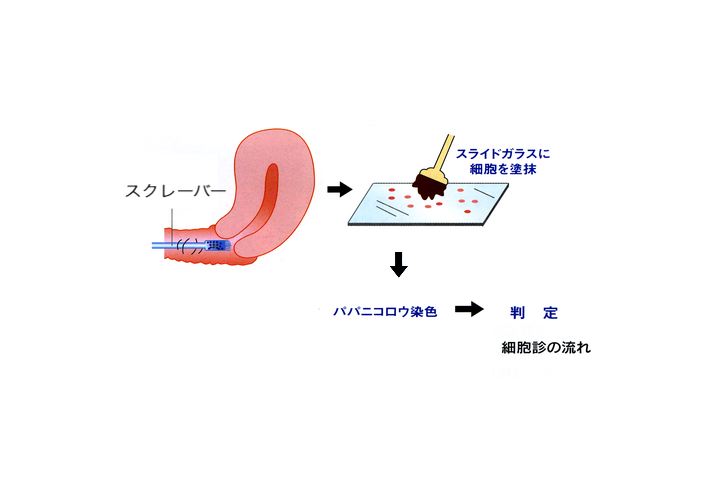
野田:そうです。これは、それぞれの専門家が細胞を、検査士と、それから細胞診指導医という、そういうオーソリティーをもった人たちが検査をして判定すると、これは目で見て判定する。試験管の中で化学反応でもって判定するっていうんでなくて、目でもって、この細胞は少し顔つきが悪いよとかなんか。
高橋:ああ、形で判断するんですね。
野田:判定しますから、だからそういう……。
高橋:ちょっと主観が入って来ますね。
野田:入ってる。だからそういう、能力のきちっと保証された人たちがやる検査なんですよという意味なんですけどね。それから、ここでその細胞を取るんですが、全く痛くもかゆくもなんにもないわけですね。ただ、スッとなでて取ってくるだけですからね。だからこの検査自体は、検査を受ける受診者っていいますか、には、本当に負担にならないという検査だと思いますね。
高橋:日本では、でもこの細胞診だけが、公費で認められているんですね。基本的には。
野田:そうですね。
高橋:世界的にはもっと新しい検査の方法もあると伺いましたけど。
野田:ええ、そうですね。日本は細胞診をいまやっている。これ、厚労省のガイドラインで、「子宮頸がん検診」というものをやると。いま現在のところは、20歳以上、2年にいっぺん健診をやりましょうというのが、厚労省のガイドラインが。そのガイドラインに従えば細胞診をやりましょうと、2年にいっぺん。それがいま日本で採用されている。
それからこれは、欧米では細胞診とHPV検査とを両方やるという方式が、全部ではないんですが、かなり広まりつつあるということですね。
このHPV検査っていうのは、たとえば、自分で試料を取ることもできるし、それでそれをHPVウイルスあるかどうかということを検査するわけですから。中国は細胞診というの、先ほど言ったように、細胞診を診断するとかなんかっていうそういうシステムができてないから。だから、ただ試験管で膣の細胞を取ってきて、そしてHPVの検査にかければいいだけだから。
高橋:それも、機械的にできてしまうと。
野田:機械的にできてしまう。だからこういうところでは、大量に同時に検査することが可能になるんで、中国ではそういうやり方の方がいいと考えてんでしょうね。
高橋:そっちを使ってる。
野田:ええ。日本ではやっぱり、細胞診というものがずっと重視されてきたもんだから、現在は、先ほども言いました2年にいっぺん細胞診をやるという形。
ところがねえ、細胞診は、先ほどの話もあったようにちょっと主観が入るもんだから、だから正診率といいますかね。たとえば、前がん病変がある患者さんに、「細胞診で前がん病変がありますよ」というふうに判断されるのが、だいたい80%ぐらい。20%ぐらいは欠けるんですね。
高橋:見逃してしまうわけですね。
野田:見逃してしまう、ええ。
で、それを、今度はHPV検査っていうのをそこへ重ねて両方やりますと、その20%をカバーできるわけです。
高橋:そうですねえ。と、安心ですねえ。
野田:安心ですよね。
高橋:両方やった方が。
野田:そうですねえ。だけども、それだけお金がかかるわけですね。
高橋:うーん。
野田:たとえば、それを厚労省のガイドラインで、その両方やるということになると、お金が、予算がかなりかさむということになるわけですね。だもんだから、欧米のように、両方一緒にやるというのはちょっとまずいねというようなことが、しばらくはそういう風潮があったんです。
ところが、ある例示的にやっている場所のデータを集計してきてみますと、今言ったような特徴が組み合わさるもんだから、両方とも陰性だという場合は3年間やらないでいいと。3年間、何もしないでいていいということになったんですね。そうすると、予算はむしろ少なくて済むということになってきたので、これからは子宮頸がん検診というのは、この両方を併用するというやり方が主流になっていくのではないかと、私は思いますけどね。
高橋:そうですよね。大半の人は両方陰性なんですよね。
野田:そうです。
高橋:とすると、大半の人は3年にいっぺんでいいと。
野田:そういうことですね。
高橋:で、どっちかだけちょっと怪しいと出た人だけ、毎年やるとか2年にいっぺんとかやっていくと。そうするとトータルでみると、検診の費用というのは、両方やった方が安く済むと。
野田:安く済みますね。
高橋:そういうことなんですね。そうすると、それはどちらにとってもいいですよねえ。行政にとってもいいし、我々にとっても、毎年はめんどくさいけども(笑い)、3年にいっぺんならばと、こういうふうになりますよねえ。
野田:そうですね、ええ。
高橋:それでは、ここでいったんCMです。
(CM)
高橋:「科学朝日」、本日は、近畿大学前学長の野田起一郎さんをお迎えしています。
これまで、子宮頸がんは予防ワクチンと検診をすることで、ほぼ完全に予防できるというお話を伺ってきました。ワクチンはまだ日本で紹介されて間がないんですが、これについての注意点みたいなものはございますでしょうか。
野田:ワクチンが日本で承認されて、1年数ヵ月たったところですね。
高橋:そうですね。
野田:ワクチン、3回やらなくちゃならなくて、そして非常に値段が高いんですよね。だから、一般の人がそれを受けるっていうのはとっても。広めることがとても大変だなと思っていたんですがね、ところが、公費補助でもってやれるようなことになりましたので、これは政権としては大英断だったと思うんですけどね。
で、具体的には、じゃあどういう年齢に、どういうやり方でやったらいいんだろうかということですけどね、やはり、むしろ性体験をもつ前にやるのが最も効果的なわけですよね。ウイルスの感染そのものを予防してくれますから、ウイルスを打ってると。だから、だいたい11歳から14歳ぐらいまでの間にやるというのが非常に効率的なんで、専門家会議としてはそこでやりましょうということにしているわけです。
たとえばフランスなんかは、14~15歳というところにおいてんですよ。
高橋:へー。
野田:日本は、我々はいちばんいいのは、12歳ぐらいだろうというふうに思ってんですけどね。ところが、フランスがそういうふうなところにおいているのは、やはり、本人が「ああ、ワクチンは必要なんだな」ということが理解できるような年齢になるまで待つというのが、フランスの考え方なんですね。
高橋:なるほど。
野田:日本では我々は、少女に、子どもさんがそれを理解するというよりは、お母さんに理解してもらって、そして子どもさんには、「これを打っておくと、将来がんにならなくて済むんですよ」という程度のお話で進めたらいいんではないかというのが、我々の考え方で。そこで、少し差があるわけなんですよね。だから、なるべくそういうところで、お母さんに理解してもらうというようなキャンペーンを広げていくということにしているわけです。いま、専門家会議としては。
高橋:そうなんですね。ただまあ本来からいえば、本人が納得して、必要だと思って受けるっていうのが理想ではありますよね。
野田:そうですね。ですけど、日本でそれを待ってると、かなりの年齢になるでしょ?
高橋:うーん。
野田:それまでには性体験があるというのが、だいたい。調査があるんですね、理解できるような年齢は、高校卒業ぐらいの年齢という。
高橋:そうですかねえ。
野田:そうでもないですか?
高橋:もうちょっと若くても分かるでしょう。
野田:理解できますか。
高橋:ええ。
野田:そうですか。高校卒業ぐらいの年齢になると、もうかなり性体験がありますんでね、ちょっと間に合わないかなというところがあるんですね。それで、11歳から14歳というふうにしてるんですけどね。11歳、12歳だと、やっぱり理解はできないでしょうね。
高橋:小学生ではちょっとねえ。
野田:無理でしょうねえ。
高橋:なかなか難しいとこあると思いますけど、中学生になればもう。もちろん今、学校でも、保健体育等で性教育もされてますし、理解はできるように思いますけど。
野田:そうですかね。
高橋:ええ。だから、日本はその性教育、ないしは健康教育がきちんとされてないっていうのは、大きな問題点ですね。
野田:そこは非常に大きな問題点ですね。これからでもいいから、やっぱり、そういうところに力を入れてったらいいと思いますね。
高橋:そうですね。それともうひとつ、検診についていえば、検診というのは、ワクチンを接種し始めたとしても必要不可欠のものであるというお話をいただきましたけども、ところが日本では、日本の女性たちは、その検診を受ける率が非常に低いと。先進各国に比べて低いというデータがあるんですけども、先生、これはどうしたらよろしいでしょうか。
野田:そうですね。現在のところだと、だいたい、検診を受けている人っていうのは20%ぐらいでしょうかね、対象年齢の。
高橋:ええ。
野田:で、いままでは30歳以上が対象年齢だったのが、20歳に下げましたから、もっと受診率は下がってるみたいですね。
高橋:そうですね。
野田:ところが欧米だと、80%です。
高橋:そうなんですよ。
野田:ほとんどが80ですね。これはやっぱり教育の問題だろうと思うんですけどね。
ただ、日本で子宮頸がんの集団検診が行われ始まったのは、1961年なんです。宮城県で私が始めたんですけど。それから、日本各地にいろいろな広げることを、そういう努力をしていって、だいぶ広がったところで、国が「老人保健法」という法律の枠組みの中に子宮頸がん検診を取り入れてくれたのが、1983年なんです。そのとき世界の先進国みても、国がそういう検診を主導してやってるところは、全くありませんでした。だから日本はその時点では、1980年代は
高橋:進んでたんですね。
野田:世界中で最も進んだ検診大国だったんですね。ところが1995年に、もういいだろうというので、国がこれを一般財源に回してしまったんですね。
高橋:ああ、そうでしたね。
野田:その、1995年の一般財源に回してから、とたんに下がってきてしまった。
高橋:これ、ちょっと説明がいりますね。
検診というのは基本的には自治体がやるものであると。で、自治体がやるときに、国から自治体にお金が出るという仕組みで、83年以降は、これは健診に使いなさいよっていう形でお金が自治体に回っていた。
野田:そうです。
高橋:で、一般財源化するというのは、なんに使ってもいいですよと。で、なにがしかのお金は自治体に行く。そうすると、意識の高いところは検診に使い続けるけれども、そうじゃないところは、橋造ったり道路造ったりって(笑い)、そっちの方にお金を回してしまうところも出てきたと、こういうことですね。
野田:全くその通りですね。ですから95年、その一般財源化するまでは、だいたい30%に近いところまで来てたんです、検診率が。
高橋:率が、はい。
野田:ええ。ところが、一般財源化されてからどんどんどんどん下がって、いまは20%に満たなくなってしまったんですね。
ところが、日本では1983年にそれを始めたんだけど、1990年代の半ばから諸外国は皆、検診を。
高橋:に力を入れ始めたと。
野田:力を入れ始まって、それでそれが80%まで上がったんですね。
高橋:ただ、いきなり80%に行くっていうのが、どうやっているんだろうって不思議で。
野田:いや、いきなりではなくて、かなりいろんな工夫を。
高橋:努力を。
野田:してですね。たとえばイギリスなんかは。イギリスは医療、国営ですから、お医者さんが自分のエリアを持ってるわけですね。すると、そのエリアの中の受診率が10%上がると、このお医者さんに手当が、ボーナスが増えるんです。そういう手を打つとか、いろいろな種々雑多な手を打ちながら、みんなこうやって上がってきてるんです。
高橋:同じことが、なんで日本でできないのかという。
野田:(笑い)
高橋:不思議ですねえ。
野田:そうですね。
高橋:せっかくいま、子宮頸がん予防っていうことに対する関心が、これだけ国全体で高まってるときですから、単にワクチンをみんなで受けようというだけではなくて、検診も含めたトータルな政策として、頸がん予防のためにいちばんいいやり方を進めるようにしていただきたいと思うんですけれども。
野田:そうですね、ええ。
「私は検診は絶対受けたくない」っていうグループがあるんですね。
高橋:あ、そうなんですか?
野田:ええ。私は宮城県で始めたんですけど、毎年30%ずつ、検診を受ける市町村だけ集めて、10年間フォローアップしたんです。だから本来、300%になるはずでしょ?
高橋:はい。
野田:ところが、その10年間に、いっぺんも健診を受けないっていう人が45%おるんですよ。
高橋:受ける人は何回も受けるし。
野田:何回もやる。その45%が、私のいう「絶対検診いやだ」というグループなんですね。そして、がんの発生はそのグループからです。ほとんど例外なく、そのグループからがんの発生。
高橋:あ、そうなんですか。
野田:ええ。「だけども、私はいやだ」と言うんですね。だからやっぱりねえ、啓もうだと思うんですよね、大事なのは。だから、微に入り細にわたって、しつこいぐらい啓もうしていくということが大事なのかなというふうに思いますけどね。
高橋:そうですね。それには、検診を受けてよかったっていう人たちにどんどん語ってもらって。そういう意味では、今、仁科亜季子さんが何度もテレビ。
野田:AC、ええ。
高橋:ええ。へ出て、おっしゃっていることっていうのは、かなり国民に浸透して来たんじゃないかと思いますけれどもねえ。子宮頸がんは予防できる。予防できる唯一のがんといっていいんでしょうか、先生。
野田:そうですね。確実に予防することができるという意味では、現在では唯一のがんですね。
高橋:それを、その患者がまだまだ出続けているというのは、本当に、なんとかしなくちゃという。
野田:そうですね。先ほど僕から言ってるように、ウイルスを発見したこと。ウイルスが頸がんの原因であるということを突き止めたこと。そして、それを予防するためにワクチンを。いろんなことをやりながら、あの難しいワクチンを作り上げたということ。その効果をぜひ生かしてほしいと思うんですよね。
高橋:あとは、ワクチンの値段も下がっていくといいですね。
野田:そうですねえ。
高橋:税金をたくさん投じるっていうの、今この状況では、なかなか難しいなとも思いますね。
野田:ワクチンはもう1社が、また発売するような時期に来てますから。今んところ独占で1企業だけですからね。やっぱり、複数で発売する企業ができると、少しは。
高橋:競争が働いて。
野田:コストが抑えられんじゃないでしょうかねえ。だんだんそうなっていくといいと思いますが。
高橋:そうですね。その、新しく開発されている、これから日本に出てくるワクチンというのは、いままで出てるものと同じものなんでしょうか。
野田:いままでのは、16、18の2つのワクチンだから「2価ワクチン」っていうんですよ。ところが今度出るのは「4価ワクチン」って、4つのタイプのもの。それは、6、11、16、18。16、18は一緒なんですけど、6、11が加わってんです。
6、11というのは頸がんとは無関係のウイルスなので、「コンジローマ(condyloma)」つって、外陰にイボができる、そういう種類の病気を予防するためのワクチンなんですね。だから、頸がんに対するワクチンと……。
高橋:効果としては同じなんですね。
野田:効果としては同じ。16、18と同じなんですね。
高橋:はい。で、がんではないけども、良性のイボを防ぐ効果もあると。
野田:効果が加わってるということですね。
高橋:で、その、良性のイボっていうのは男性に多いと聞きましたけれども、そのワクチンは男性も打つことを想定しているものですか?
野田:そうですね。いまアメリカでは、男性にも打つということが推奨されてますね。その16、18という意味でも、男性に打つということが推奨されているんですよ。それは、肛門がんとかそういう原因になり得るので、そういうのを予防するということも含めて、男性に。
それはまた、男性と女性とでピンポンされる可能性。
高橋:ウイルスがですね。
野田:ウイルスが。だから、どっちかで断ちきっておくという意味も含めて、男性にも推奨されてきてるんですが、まだちょっと先の話かと思いますね。
高橋:でも理屈からいえば、両方でウイルスをやり取りするんであれば、両方で防いだ方がいいわけてすよね。
野田:当然そうです。当然そうですよね。
高橋:そうですよね。女性ばかりがワクチンを受けんじゃなくて、男性もワクチンを。
野田:そうですね。
高橋:いずれはそうなりますかね。はい。今日は野田起一郎さんに、「子宮頸がんは予防できる」というテーマで1時間、お話を伺ってまいりました。先生、どうもありがとうございました。
野田:どうも、ありがとうございました。
高橋:本日は「科学朝日」、この辺りで失礼致します。
画像協力「HPV Insights」
有料会員の方はログインページに進み、デジタル版のIDとパスワードでログインしてください
一部の記事は有料会員以外の方もログインせずに全文を閲覧できます。
ご利用方法はアーカイブトップでご確認ください
朝日新聞社の言論サイトRe:Ron(リロン)もご覧ください