実施主体を市町村ではなく保険者へ、便検査よりも内視鏡が有効
2017年12月11日
2015年の人口動態死亡統計によると、大腸がんによる死亡数は49699人で、胃がん死亡数の46679人より多く、肺がん死亡数の74378人に次いで第2位だった。50年前の1965年の大腸がん、胃がん、肺がんによる死亡数は各々6600人、46835人、7725人で、この50年間に大腸がん死亡数は7.5倍に増加したことになる。
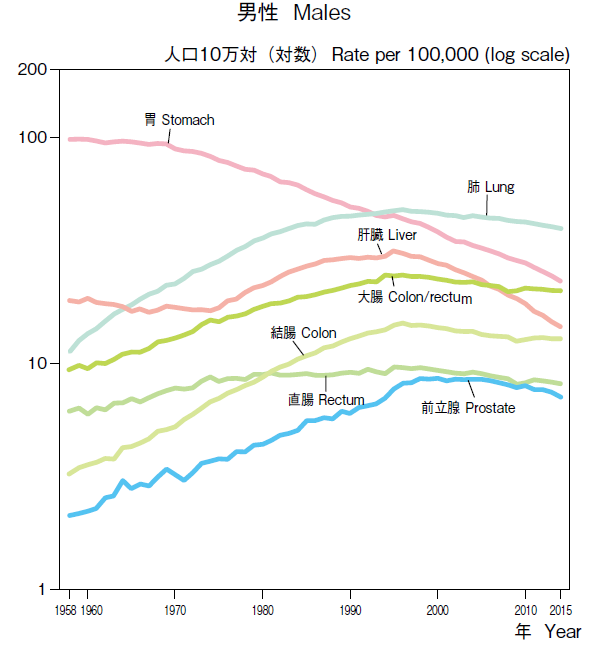
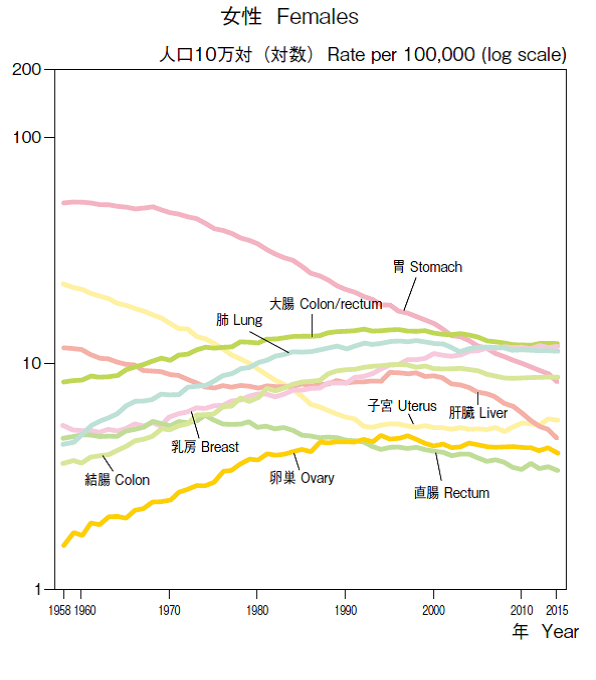 図1.年齢調整死亡率年次推移(1958年~2015年)部位別(主要部位)(基準人口:昭和60年モデル人口) =公益財団法人がん研究振興財団「がんの統計’16」42ページから転載
図1.年齢調整死亡率年次推移(1958年~2015年)部位別(主要部位)(基準人口:昭和60年モデル人口) =公益財団法人がん研究振興財団「がんの統計’16」42ページから転載図1にがんの年齢調整死亡率の推移を示したが、大腸がん死亡率は2015年には男性で第3位、女性では第1位である。しかも大腸がんは肺がんと同様、最近になっても明確な減少傾向は認められず、大腸がん対策は肺がん対策に劣らず重要な課題である。
ハワイへの移民の研究から、同じ日本人でも米国的な生活をするようになると胃がんが減り大腸がんが増えることが1970年ごろまでに知られていた。
一方、疫学研究から大腸がんのリスク要因として家族歴、肥満・高身長、飲酒、赤身肉(牛・豚・羊の肉)・加工肉(ベーコン、ハム、ソーセージなど)、喫煙などがあげられ、予防要因としては運動、非ステロイド系消炎鎮痛剤 (NSAIDs、アスピリンを含む)、ホルモン補充療法などが挙げられている。しかし、ここに挙げた要因による大腸がんリスクの増減は0.5-2倍程度でしかなく、肺がんにおける喫煙や肝がんにおける肝炎ウイルスのように5倍以上もの大きな差をもたらすリスク要因は見当たらない。なお、アスピリンのような薬剤は、出血などの副作用を考慮すれば普通の人に勧めることができない。
従って、大腸がんの予防については、一般的ながん予防法である「禁煙、節酒、バランスのとれた食事、運動、適切な体重の維持」(国立がん研究センター社会と健康研究センターがん予防研究グループ、2017年8月1日改訂版)を提示するほかないのが実情である。
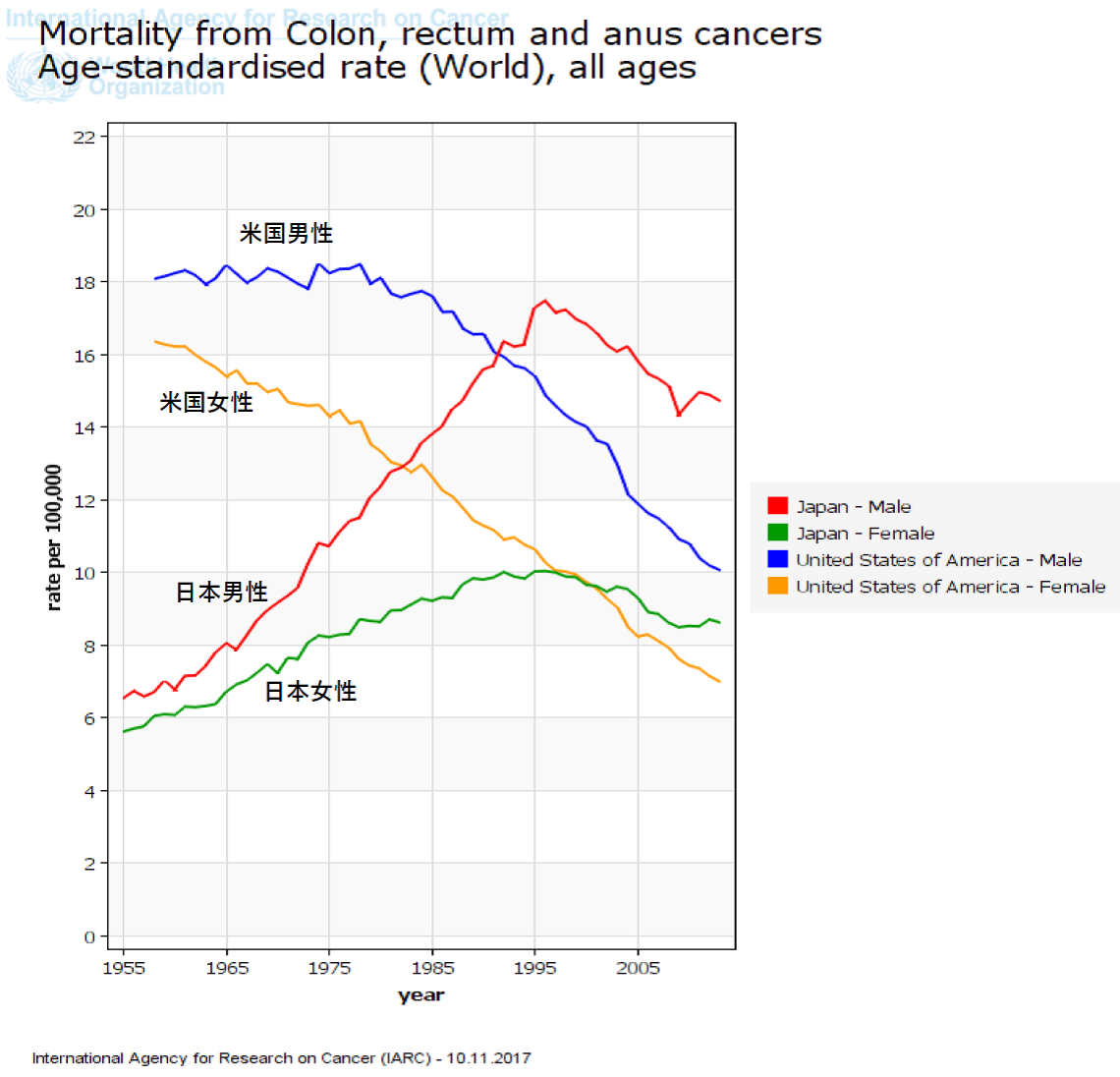 図2.大腸がん年齢調整死亡率の推移、日本と米国(標準人口:世界人口)=WHO Cancer Mortality Databaseから
図2.大腸がん年齢調整死亡率の推移、日本と米国(標準人口:世界人口)=WHO Cancer Mortality Databaseからしかし、なぜ日本の方が米国よりも高くなってしまったのだろうか。これを日本人と米国人の生活の変化で説明することはできない。この主な要因は、米国では、大腸がん検診が普及し、全大腸内視鏡検査による前がん病変のポリープの発見と切除(ポリペクトミー)が広く実施されるようになったことである。
米国では2002年に予防サービス特別委員会(USPSTF)が大腸がん検診ガイドラインを公表し、50歳以上に大腸がん検診を勧告する(グレードA:確かな証拠あり)とし、検診方法としては、便潜血検査による毎年の検診、または5年ごとのS状結腸鏡による検診、もしくは10年ごとの全大腸内視鏡による検診のいずれかとされた。ガイドラインは2008年、2016年に改訂され、グレードAの勧告は50-75歳に限られ、76-85歳は個人の状況によって選択的な実施が勧告されている。
全大腸内視鏡検査による検診を推奨する根拠として、2016年のガイドラインは下記の事項を挙げている。
有料会員の方はログインページに進み、デジタル版のIDとパスワードでログインしてください
一部の記事は有料会員以外の方もログインせずに全文を閲覧できます。
ご利用方法はアーカイブトップでご確認ください
朝日新聞社の言論サイトRe:Ron(リロン)もご覧ください