野放しのまま氾濫する脊椎固定手術に入り始めたメス
2021年09月16日
コロナ禍による医療逼迫(ひっぱく)が深刻である。入院できずに自宅療養中に死亡する患者さんの報道に触れると、どこの医療後進国で起こっている悲劇かと暗然たる気持ちになる。政府や自治体は、コロナ病床の確保のために不要不急の手術や入院を延期するよう要請した。これに対して「不要不急の手術などありえない。コロナ対策のために他の患者を犠牲にするのか」という反論がある。では本当に「不要不急の手術」はないのか? まず、「不急の手術」、すなわち緊急性の低い手術は診療科にかかわらず数多く存在することは確実である。では、「不要な手術」はどうか?
 shutterstock.com
shutterstock.comそれでも最近は医療統計学の進歩によって、前向き無作為対照試験(RCT: randomized controlled trial)のような高いエビデンスレベルを持った評価が手術治療でも可能になってきた。その結果、今まで金科玉条のように信じられてきた必要性・有効性が否定された手術も散見される。
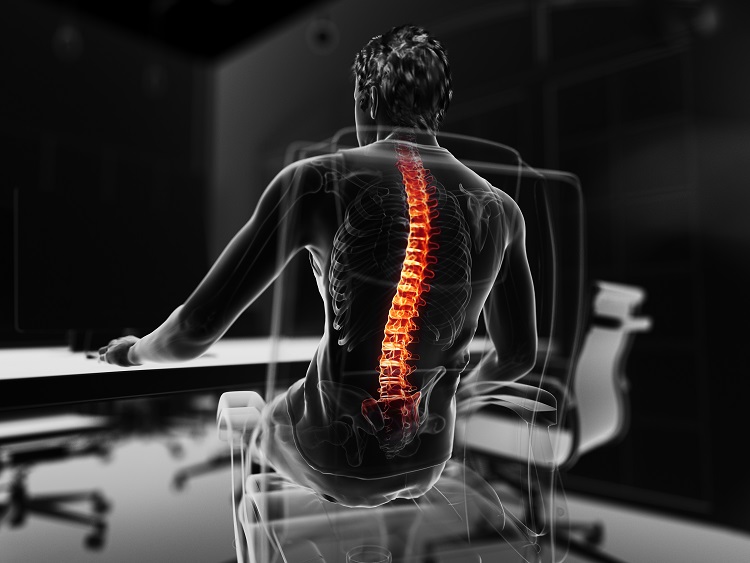
私が専門とする整形外科は、骨折などの外傷を除けば絶対に必要と断言できる手術は限られている。整形外科領域の中でも大きな医療資源が投入されているのは脊椎(せきつい)外科で、患者も多く個々の手術費用も高額である。脊椎手術は、脊椎内の脊髄や神経への圧迫を取り除く「除圧」と、脊椎の不安定性やズレ・すべりをインプラントで止める「固定」の2種類に大きく分けられる。手術対象となる代表的な疾患としては、加齢に伴って椎間板や椎間関節が劣化することによって起こる腰部脊柱(せきちゅう)管狭窄症があげられる。従来は脊柱管を広げる「除圧術」のみが行われていたが、1980年代以降は「除圧術」に加えて「インプラントによる固定術」が頻繁に併用されるようになった。
有料会員の方はログインページに進み、デジタル版のIDとパスワードでログインしてください
一部の記事は有料会員以外の方もログインせずに全文を閲覧できます。
ご利用方法はアーカイブトップでご確認ください
朝日新聞社の言論サイトRe:Ron(リロン)もご覧ください