22q11.2欠失症候群を通して考える
2022年11月29日
「知的障害もボーダーライン、身体障害もボーダーラインで、(普通)中学校でも、特別支援学校でも、ウチではないと言われた。高校で精神的不調となり、精神科にいったら、心臓疾患があるので、ウチでは診られないと言われた。感染症にかかり、近隣の内科病院に入院しようとしたら、精神科もある総合病院に行ってくれと断られた。20歳になり、障害者手帳を申請しようとしたら、どの科のかかりつけ医師からも、障害が軽いので認定されないかもと言われた。
 =shutterstock.com
=shutterstock.com22q11.2欠失症候群を通し見えにくい障害について考え、障害の重複による困難は1+1=2ではないことを伝えたい。
実際、先天性心疾患の原因となる染色体起因性症候群としては、ダウン症に次いで多い。22q11.2欠失症候群の約9割は、両親が欠失を持たないde novo変異(新規突然変異)である。つまり、22q11.2欠失症候群の子どもの両親は、染色体に異常を持っていないことのほうが大多数である。
起こり得る合併症は多く、先天性心疾患のほかに、胸腺低形成・口蓋裂(こうがいれつ)・低カルシウム血症などを併存する。出生直後から幼少期にかけて、先天性心疾患や口蓋裂などに対する手術を要することが多い。こうした身体疾患・障害に加えて、知的障害や発達障害を併存することが多く、加えて、不安や恐怖を感じやすい心の特徴や、思春期以降に統合失調症様の症状を発症することもある。
このように、22q11.2欠失症候群のある人は重複障害を呈することが多いが、症状の組み合わせや重症度は個人差が非常に大きい。一つひとつの疾患・障害については頻回の通院が不要のレベルであっても、それらが重複することによって、日常・社会生活上の困難が起きやすい。染色体の一部分の欠失という病因によって規定されている疾患であるが、それをもつ各人の症状は多様性に富んでおり、そのため社会の中で体験する困難もまた多様であるという点が大きな特徴である(『22q11.2欠失症候群のある人とその家族の統合的支援のためのガイダンス』)
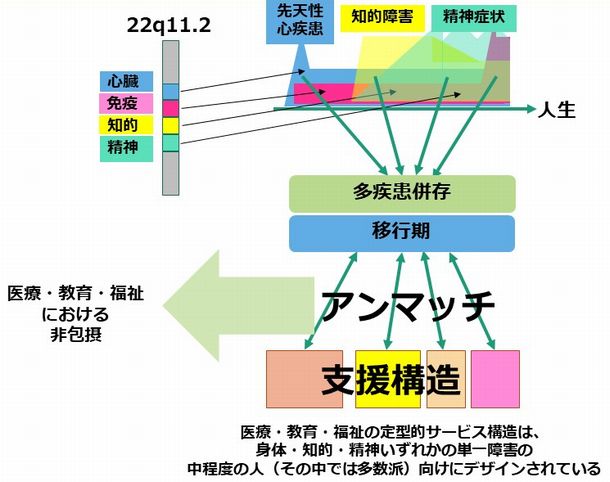 図1)多疾患併存難病・22q11欠失症候群の移行期における既存支援構造とのアンマッチ
図1)多疾患併存難病・22q11欠失症候群の移行期における既存支援構造とのアンマッチ慢性疾患を抱える子どもの医療施策と、子どもたちをケアする親の負担への支援が問題となっている。医療の進歩に伴い、以前は小児期に死亡していた患者が長期生存できる時代となった。
米国では従来、慢性疾患を抱える子どもの特定に、単に診断名を用いてきた。しかし、時代を経て小児慢性疾患の疾病構造が変わったことで、重症度や疾患による生活への影響度を加味しない、従来の診断名のみによる評価では、適切に福祉を必要とする子どもを把握し、支援を策定することが困難となった。そこでより包括的な概念が必要とされるようになり、米国母子保健局は、1997年に「身体的、発達的、行動的、感情的に慢性的な問題を抱え、一般的な子どもが要する以上の健康および関連サービスを必要とする、もしくはそのリスクがある子ども」としてChildren with special health care needs (CSHCN)を定義した。
【米国母子保険局によるCSHCNの定義~下記の一つ以上が12カ月以上続く状態】
1.医療、メンタルヘルス、教育に関するサービスを、同年齢の他の子どもよりも多く必要としている
2.医者から処方される(ビタミン剤以外の)薬を必要としている
3.同年代のほとんどの子どもができることができない、あるいは部分的にしかできない
4.理学療法、作業療法、言語療法などの特別な治療を必要としている
5.感情、発達、行動の問題のために治療やカウンセリングを必要としている
国勢調査によると、CSHCNの割合は、米国の小児の12.8%(2001年調査)、13.9%(2005/2006)、15.1%(2009/2010)、18.8%(2016/2017)と、増加の一途をたどっている。
日本における難病あるいは小児慢性疾患への医療費支援は、主に児童福祉法による小児慢性特定疾患治療研究事業と自治体による子ども医療費補助制度として行われており、子どもの生命的予後の改善に大きく寄与してきた。
しかし、
有料会員の方はログインページに進み、朝日新聞デジタルのIDとパスワードでログインしてください
一部の記事は有料会員以外の方もログインせずに全文を閲覧できます。
ご利用方法はアーカイブトップでご確認ください
朝日新聞デジタルの言論サイトRe:Ron(リロン)もご覧ください